Общие сведения
На сегодняшний день туберкулез легких представляет не только медико-биологическую, но и серьезную социально-экономическую проблему. По данным ВОЗ, туберкулезом инфицирован каждый третий житель планеты, смертность от инфекции превышает 3 млн. человек в год. Легочный туберкулез является самой частой формой туберкулезной инфекции. Удельный вес туберкулеза других локализаций (суставов, костей и позвоночника, гениталий, кишечника, серозных оболочек, ЦНС, глаз, кожи) в структуре заболеваемости значительно ниже.
Причины
Специфическими агентами, обусловливающими инфекционную природу заболевания, служат микобактерии туберкулеза (МБТ). В 1882г. Роберт Кох впервые описал основные свойства возбудителя и доказал его специфичность, поэтому бактерия получила имя своего первооткрывателя – палочка Коха. Микроскопически микобактерии туберкулеза имеют вид прямой или слегка изогнутой неподвижной палочки, шириной 0,2-0,5 нм и длиной 0,8-3 нм.
Отличительной чертой МБТ является их высокая устойчивость к внешним воздействиям (высоким и низким температурам, влажности, воздействию кислот, щелочей, дезинфектантов). Наименьшую стойкость возбудители туберкулеза легких демонстрируют к солнечному свету. Для человека опасность представляют туберкулезные бактерии человеческого и бычьего типа; случаи инфицирования птичьим типом микобактерий крайне редки.
Основной путь заражения при первичном туберкулезе легких – аэрогенный: от больного открытой формой человека микобактерии распространяются с частичками слизи, выделяемыми в окружающую среду при разговоре, чихании, кашле; могут высыхать и разноситься с пылью на значительные расстояния. В дыхательные пути здорового человека инфекция чаще попадает воздушно-капельным или пылевым путем.
Меньшую роль в инфицировании играют алиментарный (при употреблении зараженных продуктов), контактный (при использовании общих предметов гигиены и посуды) и трансплацентарный (внутриутробный) пути. Причиной вторичного туберкулеза легких выступает повторная активация ранее перенесенной инфекции либо повторное заражение.
Однако попадание МБТ в организм не всегда приводит к заболеванию. Факторами, на фоне которых туберкулез легких развивается особенно часто, считаются:
- неблагоприятные социально-бытовые условия
- курение и другие химические зависимости
- недостаточное питание
- иммуносупрессия (ВИЧ-инфекция, прием глюкокортикоидов, состояние после трансплантации органов)
- силикоз
- сахарный диабет
- ХПН
- онкологические заболевания и др.
В группе риска по развитию туберкулеза легких находятся мигранты, заключенные, лица, страдающие наркотической и алкогольной зависимостью. Также имеет значение вирулентность инфекции и длительность контакта с больным человеком.
Патогенез
При снижении местных и общих факторов защиты микобактерии беспрепятственно проникают в бронхиолы, а затем в альвеолы, вызывая специфическое воспаление в виде отдельных или множественных туберкулезных бугорков или очагов творожистого некроза. В этот период появляется положительная реакция на туберкулин — вираж туберкулиновой пробы. Клинические проявления туберкулеза легких на этой стадии часто остаются нераспознанными. Небольшие очажки могут самостоятельно рассасываться, рубцеваться или обызвествляться, однако МБТ в них длительно сохраняются.
Классификация
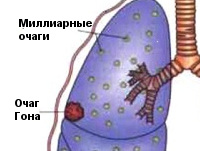
Первичный туберкулез легких — это впервые развившаяся инфильтрация легочной ткани у лиц, не имеющих специфического иммунитета. Диагностируется преимущественно в детском и подростковом возрасте; реже возникает у лиц старшего и пожилого возраста, которые в прошлом перенесли первичную инфекцию, закончившуюся полным излечением. Первичный туберкулез легких может принимать форму:
- первичного туберкулезного комплекса (ПТК)
- туберкулеза внутригрудных лимфоузлов (ВГЛУ)
- хронически текущего туберкулеза.
Вторичный туберкулез легких развивается при повторном контакте с МБТ или в результате реактивации инфекции в первичном очаге. Основные вторичные клинические формы представлены:
Отдельно различают кониотуберкулез (туберкулез, развивающийся на фоне пневмокониозов), туберкулез верхних дыхательных путей, трахеи, бронхов; туберкулезный плеврит. При выделении больным МБТ в окружающую среду с мокротой говорят об открытой форме (ВК+) туберкулеза легких; при отсутствии бацилловыделения – о закрытой форме (ВК–). Также возможно периодическое бацилловыделение (ВК±).
Течение туберкулеза легких характеризуется последовательной сменной фаз развития:
- 1) инфильтративной
- 2) распада и обсеменения
- 3) рассасывания очага
- 4) уплотнения и обызвествления.
Симптомы туберкулеза легких
Первичный туберкулезный комплекс сочетает в себе признаки специфического воспаления в легком и регионарный бронхоаденит. Может протекать бессимптомно или под маской простудных заболеваний, поэтому выявлению первичного туберкулеза легких способствуют массовые скрининги детей (проба Манту) и взрослых (профилактическая флюорография).
Чаще возникает подостро: больного беспокоит сухой кашель, субфебрилитет, утомляемость, потливость. При острой манифестации клиника напоминает неспецифическую пневмонию (высокая лихорадка, кашель, боль в груди, одышка). В результате лечения происходит рассасывание или обызвествление ПТК (очаг Гона). В неблагоприятных случаях может осложняться казеозной пневмонией, образованием каверн, туберкулезным плевритом, милиарным туберкулезом, диссеминацией микобактерий с поражением почек, костей, мозговых оболочек.
Признаки туберкулезной интоксикации включают отсутствие аппетита, снижение массы тела, утомляемость, бледность кожи, темные круги под глазами. На венозный застой в грудной полости может указывать расширение венозной сети на коже грудной клетки. Данная форма нередко осложняется туберкулезом бронхов, сегментарными или долевыми ателектазами легких, хронической пневмонией, экссудативным плевритом. При прорыве казеозных масс из лимфоузлов через стенку бронхов могут формироваться легочные очаги туберкулеза.
Клиническая картина очагового туберкулеза малосимптомна. Кашель отсутствует или возникает редко, иногда сопровождается выделением скудной мокроты, болями в боку. В редких случаях отмечается кровохарканье. Чаще больные обращают внимание на симптомы интоксикации: непостоянный субфебрилитет, недомогание, апатию, пониженную работоспособность. В зависимости от давности туберкулезного процесса различают свежий и хронический очаговый туберкулез легких.
Течение очагового туберкулеза легких относительно доброкачественное. У больных с нарушенной иммунной реактивностью заболевание может прогрессировать в деструктивные формы туберкулеза легких.
Клиническая картина инфильтративного туберкулеза легких зависит от величины инфильтрата и может варьировать от нерезко выраженных симптомов до острого лихорадочного состояния, напоминающего грипп или пневмонию. В последнем случае отмечается выраженная высокая температура тела, ознобы, ночная потливость, общая слабость. Со стороны органов дыхания беспокоит кашель с мокротой и прожилками крови.
В воспалительный процесс при инфильтративной форме туберкулеза легких часто вовлекается плевра, что обусловливает появление болей в боку, плеврального выпота, отставание пораженной половины грудной клетки при дыхании. Осложнениями инфильтративного туберкулеза легких могут стать казеозная пневмония, ателектаз легкого, легочное кровотечение и др.
Может манифестировать в острой (милиарной), подострой и хронической форме. Тифоидная форма милиарного туберкулеза легких отличается преобладанием интоксикационного синдрома над бронхолегочной симптоматикой. Начинается остро, с нарастания температуры до 39-40 °С, головной боли, диспепсических расстройств, резкой слабости, тахикардии. При усилении токсикоза может возникать нарушение сознания, бред.
При легочной форме милиарного туберкулеза легких с самого начала более выражены дыхательные нарушения, включающие сухой кашель, одышку, цианоз. В тяжелых случаях развивается острая сердечно-легочная недостаточность. Менингеальной форме соответствуют симптомы поражения мозговых оболочек.
Подострое течение диссеминированного туберкулеза легких сопровождается умеренной слабостью, понижением работоспособности, ухудшением аппетита, похуданием. Эпизодически возникают подъемы температуры. Кашель продуктивный, не сильно беспокоит больного. Иногда первым признаком заболевания становится легочное кровотечение.
Хронический диссеминированный туберкулез легких при отсутствии обострения бессимптомен. Во время вспышки процесса клиническая картина близка к подострой форме. Диссеминированный туберкулеза легких опасен развитием внелегочного туберкулеза, спонтанного пневмоторакса, тяжелых легочных кровотечений, амилоидоза внутренних органов.
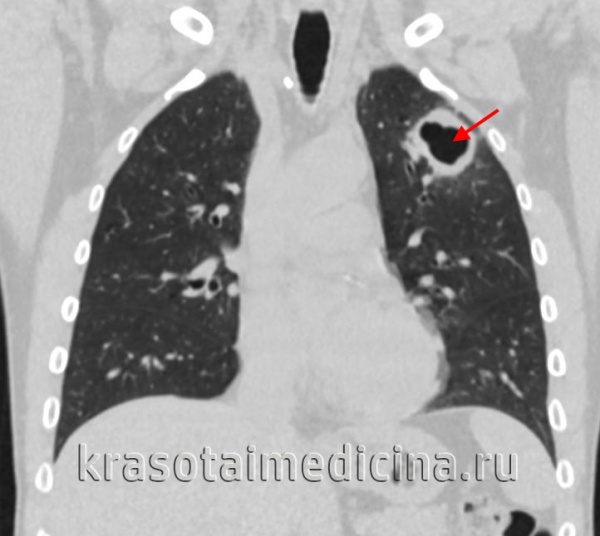
Характер течения кавернозного туберкулезного процесса волнообразный. В фазу распада нарастают интоксикационные симптомы, гипертермия, усиливается кашель и увеличивается количество мокроты, возникает кровохарканье. Часто присоединяется туберкулез бронхов и неспецифический бронхит.
Фиброзно-кавернозный туберкулез легких отличается формированием каверн с выраженным фиброзным слоем и фиброзными изменениями легочной ткани вокруг каверны. Протекает длительно, с периодическими обострениями общеинфекционной симптоматики. При частых вспышках развивается дыхательная недостаточность II-III степени.
Осложнениями, связанными с деструкцией легочной ткани, являются профузное легочное кровотечение, бронхоплевральный свищ, гнойный плеврит. Прогрессирование кавернозного туберкулеза легких сопровождается эндокринными расстройствами, кахексией, амилоидозом почек, туберкулезным менингитом, сердечно-легочной недостаточностью – в этом случае прогноз становится неблагоприятным.
Является исходом различных форм туберкулеза легких при неполной инволюции специфического процесса и развитии на его месте фиброзно-склеротических изменений. При пневмоциррозе бронхи деформированы, легкое резко уменьшено в размерах, плевра утолщена и нередко обызвествлена.
Изменения, происходящие при цирротическом туберкулезе легких, обусловливают ведущие симптомы: выраженную одышку, тянущую боль в груди, кашель с гнойной мокротой, кровохарканье. При обострении присоединятся признаки туберкулезной интоксикации и бацилловыделение. Характерным внешним признаком пневмоцирроза служит уплощение грудной клетки на стороне поражения, сужение и втянутость межреберных промежутков. При прогрессирующем течении постепенно развивается легочное сердце. Цирротические изменения в легких необратимы.
Представляет собой инкапсулированный казеозный очаг, сформировавшийся в исходе инфильтративного, очагового или диссеминированного процесса. При стабильном течении симптомы не возникают, образование выявляется при рентгенографии легких случайно. В случае прогрессирующей туберкуломы легкого нарастает интоксикация, появляется субфебрилитет, боль в груди, кашель с отделением мокроты, возможно кровохарканье. При распаде очага туберкулома может трансформироваться в кавернозный или фиброзно-кавернозный туберкулез легких. Реже отмечается регрессирующее течение туберкуломы.
Диагностика
Диагноз той или иной формы туберкулеза легких выставляется врачом-фтизиатром на основании совокупности клинических, лучевых, лабораторных и иммунологических данных. Для распознавания вторичного туберкулеза большое значение имеет подробный сбор анамнеза. Для подтверждения диагноза проводится:
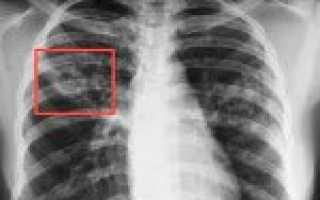
- Лучевая диагностика.Рентгенография легких является обязательным диагностической процедурой, позволяющей выявить характер изменений в легочной ткани (инфильтративный, очаговый, кавернозный, диссеминированный и т. д.), определить локализацию и распространенность патологического процесса. Выявление кальцинированных очагов указывает на ранее перенесенный туберкулезный процесс и требует уточнения данных с помощью КТ или МРТ легких.
- Анализы. Обнаружение МБТ достигается неоднократным исследованием мокроты (в т. ч. с помощью ПЦР), промывных вод бронхов, плеврального экссудата. Но сам по себе факт отсутствия бацилловыделения не является основанием для исключения туберкулеза легких. Современные иммунологические тесты позволяют выявить туберкулезную инфекцию почти со 100%-ной вероятностью. К ним относятся QuantiFERON и Т-спот. ТБ.
- Туберкулинодиагностика. К методам туберкулинодиагностики относятся диаскин-тест, пробы Пирке и Манту, однако сами по себе данные методы могут давать ложные результаты. Иногда для подтверждения туберкулеза легких приходится прибегать к пробному лечению противотуберкулезными препаратами с оценкой динамики рентгенологической картины.
По результатам проведенной диагностики туберкулез легких дифференцируют с пневмонией, саркоидозом легких, периферическим раком легкого, доброкачественными и метастатическими опухолями, пневмомикозами, кистами легких, абсцессом, силикозом, аномалиями развития легких и сосудов. Дополнительные методы диагностического поиска могут включать бронхоскопию, плевральную пункцию, биопсию легкого.
Лечение туберкулеза легких
Во фтизиатрической практике сформировался комплексный подход к лечению туберкулеза легких, включающий медикаментозную терапию, при необходимости — хирургическое вмешательство и реабилитационные мероприятия. Лечение проводится поэтапно: сначала в тубстационаре, затем в санаториях и, наконец, амбулаторно. Режимные моменты требуют организации лечебного питания, физического и эмоционального покоя.
- Противотуберкулезная терапия. Ведущая роль отводится специфической химиотерапии с помощью препаратов с противотуберкулезной активностью. Для терапии различных форм туберкулеза легких разработаны и применяются 3-х, 4-х и 5-тикомпонентные схемы (в зависимости от количества используемых препаратов). К туберкулостатикам первой линии (обязательным) относятся изониазид и его производные, пиразинамид, стрептомицин, рифампицин, этамбутол; средствами второго ряда (дополнительными) служат аминогликозиды, фторхинолоны, циклосерин, этионамид и др. Способы введения препаратов различны: перорально, внутримышечно, внутривенно, эндобронхиально, внутриплеврально, ингаляторно. Курсы противотуберкулезной терапии проводят длительно (в среднем 1 год и дольше).
- Патогенетическая терапия. При туберкулезе легких включает прием противовоспалительных средств, витаминов, гепатопротекторов, инфузионную терапию и пр. В случае лекарственной резистентности, непереносимости противотуберкулезных средств, при легочных кровотечениях используется коллапсотерапия.
- Хирургическое лечение. При соответствующих показаниях (деструктивных формах туберкулеза легких, эмпиеме, циррозе и ряде др.) применяются различные оперативные вмешательства: кавернотомию, торакопластику, плеврэктомию, резекцию легких.
Профилактика
Профилактика туберкулеза легких является важнейшей социальной проблемой и приоритетной государственной задачей. Первым шагом на этом пути является обязательная вакцинация новорожденных, детей и подростков. При массовых обследованиях в дошкольных и школьных учреждениях используется постановка внутрикожных туберкулиновых проб Манту. Скрининг взрослого населения осуществляется путем проведения профилактической флюорографии.
Осложнения основного заболевания, это патологические процессы, непосредственно патогенетически связанные с основным заболеванием, усугубляющие его тяжесть, отрицательно влияющие на течение и исходы.
Фоновое заболевание – такое заболевание, которое имело важное значение в патогенезе основного заболевания или обусловило особую его тяжесть и сыграло роль в возникновении осложнений основного заболевания.
Сопутствующие заболевания. Таковыми считаются заболевания, которые не были патогенетически связаны с основным заболеванием и не оказали на его развитие и течение особого влияния.
Следует учитывать, что, во-первых, наличие или отсутствие жалоб у больного туберкулезом органов дыхания и степень их выраженности зависит от распространенности процесса, его фазы, имеющихся осложнений и сопутствующих заболеваний. Во-вторых, эти жалобы не являются патогномоничными для туберкулеза. Жалобы при туберкулезе имеют определенный симптомокомплекс, который составляет два основных синдрома: интоксикационный и бронхо-легочный (респираторный). Необходимо в хронологическом порядке указать их развитие и степень выраженности.
Бронхо-легочный синдром проявляется кашлем, выделением мокроты, одышкой, болями в грудной клетке, кровохарканием и легочным кровотечением. Детализируя кашлевой симптом, необходимо выяснить: 1) кашель постоянный или периодический, 2) время и условия появления кашля, 3) характер кашля (сухой, с мокротой; мокрота слизистая, слизисто-гнойная, гнойная, с прожилками крови; ее консистенция, запах, количество, выделенное за сутки), 4) связь кашля с другими жалобами.
При наличии одышки выясняют условия ее возникновения, характер, продолжительность. При болях уточняют: 1) временной характер (постоянные, приступообразные, острые, тупые), 2) локализацию, 3) характер и интенсивность, 4) связь с дыханием и кашлем. Кровохарканье, кровотечение: время и условия их появления, длительность, цвет крови, количество крови (массивное, отдельные плевки, небольшая примесь в мокроте).
К моменту курации больные определенное время находятся в стационаре и получают лечение, поэтому часть жалоб, предъявляемых при поступлении, может отсутствовать
Устанавливаются обстоятельства, при которых диагностирован туберкулез: при обращении к врачу, при флюорографическом обследовании и т. д.
Собирая анамнез, необходимо уточнить время, которое прошло с появления первых симптомов заболевания до установления диагноза. При несвоевременном диагностировании туберкулеза необходимо выяснить его причину (позднее обращение больного к врачу, длительное лечение другого заболевания в связи с ошибочным диагнозом).
Так как нередко туберкулез начинается и развивается постепенно, необходимо в хронологическом порядке указать начало и последовательность развития во времени всех имеющихся симптомов. Выясняется, обращался ли пациент за медицинской помощью, какое проводилось лечение, по поводу какого заболевания, его эффект.
В том случае, если больной ранее болел туберкулезом, необходимо получить следующие сведения: когда был установлен диагноз туберкулеза, его клиническая форма и фаза, наличие бактериовыделения, осложнений, лекарственной устойчивости МБТ, условия лечения (амбулаторное, стационарное), какие препараты и в какой комбинации получал, их переносимость, побочные действия, эффективность лечения, были ли перерывы в лечении, применялся ли в лечении искусственный пневмоторакс или пневмоперитонеум (время наложения, длительность, эффективность), хирургические вмешательства, клапанная бронхоблокация и т. д.
В заключении указать цель настоящей госпитализации: для уточнения диагноза, как впервые выявленный, по поводу обострения или рецидива процесса, как хронический больной, отрыв от лечения, для хирургического лечения, клапанной бронхоблокации, по поводу легочного кровохарканья или кровотечения, по эпидемиологическим показаниям.
Указываются сведения о контакте с больными туберкулезом: длительность и характер контакта (постоянный, бытовой, периодический и т. д.). Если таковой имел место, уточнить, являлся ли источник заражения бактериовыделителем и была ли у него лекарственная устойчивость МБТ. Выясняется кратность, давность и результаты предшествующего флюорографического обследования, что может указать на время возникновения заболевания.
Выяснить, есть ли в окружении больного дети и беременные женщины, обследованы ли они на наличие туберкулеза.
Когда и где родился больной, как рос и развивался, условия жизни в детстве, сведения о перенесенных заболеваниях (сахарный диабет, язвенная болезнь желудка и 12-перстной кишки, психо-органические поражения головного мозга, ВИЧ-инфекция, ХНЗЛ, пылевые профессиональные заболевания легких, длительный прием кортикостероидных препаратов, цитостатиков, иммунодепрессантов, психические травмы и хронические стрессы, заболевания эндокринной системы), травмах, хирургических вмешательствах, переливании крови.
Органы дыхания. Тип, ритм дыхания. Дыхание носом или ртом. ЧДД в минуту. При наличии одышки – ее тип: экспираторная, инспираторная, смешанная. Форма грудной клетки, ее симметричность. Состояние межреберий, над — и подключичных ямок, лопатки. Положение гортани. Чистота голоса: охриплость, афония, боли при глотании и разговоре (при туберкулезе гортани). Данные пальпации: ригидность и болезненность, голосовое дрожание, симптом Поттенджера-Воробьева. Перкуссия: топографическая (границы легких, подвижность нижнего края легких, ширина полей Кренига, высота стояния верхушек легких); сравнительная: характер перкуторного звука над легкими, локализация участков измененного звука. Аускультация. Вначале больного выслушивают при обычном дыхании, затем при глубоком дыхании (с полуоткрытым ртом) и после покашливания. Указывают наличие хрипов (их характер, обилие, локализацию), шума трения плевры.
Органы кровообращения. Проводят осмотр области сердца и крупных сосудов. Определяют верхушечный, сердечный толчок, наличие патологической пульсации. Состояние периферических сосудов. Перкуторно определяют границы относительной и абсолютной тупости сердца и ширину сосудистого пучка. Аускультация: тоны, шумы, акцент, ритм и ЧСС. Кровяное давление.
Органы пищеварения. Аппетит, изжога, тошнота, отрыжка, глотание, рвота, боли в животе, стул. Состояние слизистой оболочки полости рта, языка, глотки. Живот: участие в акте дыхания, видимая перистальтика, наличие опухолевых образований и грыж. При пальпации определяют напряжение брюшных мышц, наличие перитонеальных симптомов и болевую чувствительность, состояние кишечника. Перкуторно устанавливают границы исследуемых органов, наличие свободной жидкости в брюшной полости. Печень: край, поверхность, размеры по Курлову. Аускультация. Шум перистальтики, трения брюшины, шум плеска.
Органы мочевыделения. Мочеиспускание: свободное, безболезненное, сколько раз в сутки. Почки: наличие припухлости и отека в поясничной области, их пальпируемость, подвижность, симптом поколачивания. Болезненность по ходу мочеточников, наличие выпячивания над лобком. Наружные половые органы.
Нервная и эндокринная системы, органы чувств. Координация движений. Менингеальные симптомы. Зрачковые рефлексы, глазные симптомы. Дермографизм. Размеры щитовидной железы, ее консистенция, смещаемость. Психика, настроение больного, сон, особенности поведения, отношение к своему заболеванию.
ИЗУЧЕНИЕ И АНАЛИЗ ИМЕЮЩИХСЯ РЕЗУЛЬТАТОВ ДОПОЛНИТЕЛЬНЫХ МЕТОДОВ ОБСЛЕДОВАНИЯ
Используются результаты дополнительных методов обследования, проведенных в учреждениях ОЛС (из направлений медицинских учреждений).
ПРЕДВАРИТЕЛЬНЫЙ ДИАГНОЗ И ЕГО ОБОСНОВАНИЕ
На основании жалоб больного, анамнестических данных и данных объективного обследования, результатов дополнительных методов обследования, имеющихся на момент поступления (из направления на госпитализацию) формулируется предварительный диагноз. В обосновании необходимо выделить три основных синдрома: интоксикационный, бронхо-легочный и рентгеновский.
Порядок формулирования диагноза: клиническая форма туберкулеза, локализация процесса (по сегментам, долям), фаза процесса, бактериовыделение. Осложнения туберкулеза. Диагноз фонового, сопутствующего заболеваний.
План НЕОБХОДИМЫХ ДОПОЛНИТЕЛЬНЫХ МЕТОДОВ ОБСЛЕДОВАНИЯ ИХ РЕЗУЛЬТАТЫ, АНАЛИЗ
1. Лабораторные методы исследования: анализы крови, мочи, биохимическое исследование крови в динамике, кровь на антитела к ВИЧ, реакция Вассермана, кал на яйца глистов. Обратить внимание на признаки воспаления и активности процесса. Анализы мокроты (бактериоскопические — КУМ, бактериологические – МБТ), ПЦР (бактериограмма). Анализ плевральной жидкости, ликвора.
2. Методы лучевой диагностики: рентгенография, рентгеноскопия, линейная томография, компьютерная томография, УЗИ-диагностика. Составляется протокол скиалогического исследования в соответствии со схемой описания рентгенограммы и делается заключение.
Большое внимание следует уделить описанию и интерпретации данных архива рентгенологического обследования, поскольку данный метод позволяет определить форму, локализацию и фазу туберкулеза органов дыхания.
Задание: описать одну обзорную рентгенограмму в прямой проекции включая общую характеристику снимка курируемого больного в соответствии со схемой описания рентгенограмм, сделать зарисовку рентгенологических изменений, выявленных у больного.
3. Инструментальные методы исследования: спирометрия, бодиплетизмография, ЭКГ, бронхоскопия, биопсия легких плевры, бронхов. Цитологическое, гистологическое, бактериологическое исследование патологического материала.
4. Определение туберкулиновой чувствительности (проба Манту с 2 ТЕ).
Дифференциальная диагностика проводится не менее чем с двумя заболеваниями нетуберкулезной этиологии, имеющими сходную клиническую симптоматику и/или рентгенологическую картину. При этом сопоставляют жалобы, анамнез заболевания и жизни, физикальные данные, данные лабораторного и рентгенологического исследования, результаты лечения. Должны быть изложены собственные мысли и рассуждения студента-куратора о курируемом больном.
Дифференциальный диагноз необходимо строить в 6 этапов:
1) Выделение ведущих синдромов основного заболевания (интоксикационного, бронхо-легочного, рентгенологического);
2) Определение (перечисление) заболеваний, при которых эти синдромы наблюдаются, т. е. составление дифференциально-диагостического ряда;
3) Выделение заболевания, которое наиболее похоже на туберкулез;
4) Сопоставление признаков выделенных заболеваний с признаками клинической формы туберкулеза у курируемого больного.
5) Сопоставление признаков каждого перечисленного заболевания с признаками заболевания у курируемого пациента;
6) Отрицание нетуберкулезного заболевания по отсутствию у курируемого больного симптомов, характерных для исключаемого заболевания, либо установление диагноза дифференцируемого заболевания.
КЛИНИЧЕСКИЙ ДИАГНОЗ И ЕГО ОБОСНОВАНИЕ
Диагноз туберкулеза легких формулируется в соответствии с клинической классификацией, принятой II ( XII ) съездом фтизиатров в 1994 г. в Саратове.
При туберкулезе органов дыхания указать:
— клиническую форму туберкулеза;
— его локализацию по сегментам, долям, легким;
— фазу процесса: а) инфильтрации, распада, обсеменения;
б) рассасывания, уплотнения, рубцевания, обызвествления;
— бактериовыделение: МБТ (+), МБТ (-).
Пример: Инфильтративный туберкулез верхней доли и S правого легкого в фазе распада и обсеменения, МБТ+. Легочное кровотечение 1 степени. Сахарный диабет, тип 1, тяжелое течение, декомпенсация.
Указывают режим физической активности больного, диету.
1) этиотропное лечение в соответствии со стандартными режимами химиотерапии: I , II , II А, II Б, IV . описывают механизм фармакотерапевтического действия препаратов. Производят расчет дозы препарата исходя из веса больного;
2) патогенетические и симптоматические препараты;
4) хирургическое лечение.
Все препараты выписываются в рецептурной прописи с указанием дозы, пути и кратности введения, длительности приема.
Дневник пишется ежедневно.
ЛИСТ ВЕДЕНИЯ БОЛЬНОГО
В виде графического изображения вносятся показатели температуры тела больного, частота пульса, дыхания, АД, ведущих симптомов. Отмечают прием назначенных препаратов, другие методы лечения.
В эпикризе отражают общие сведения о больном, данные физикального, лабораторного, инструментального обследования, на основании которых выставлен клинический диагноз. Назначенное лечение (препараты с указанием суточной дозы, количества принятых доз), его эффективность. Указывают рекомендации в плане дальнейшего лечения больного, возможно – оперативного.
Пишется прогноз в отношении жизни, выздоровления, эпидемиологической опасности, характера дальнейшего течения болезни, трудоспособности у курируемого больного.